Dormir para reparar el corazón
En 1971, los Bee Gees alcanzaron por primera vez al número 1 en EE. UU. con su canción How Can you Mend a Broken Heart (“Cómo puedes reparar un corazón roto”). Más de medio siglo después tenemos una respuesta que jamás hubieran imaginado los hermanos Gibb: durmiendo. Pero no se trata de hacer un esfuerzo para dormir más. Se acaba de descubrir que el daño cardiaco provoca una inducción de sueño profundo que favorece la reparación de dicho daño. Resulta difícil de creer, así que lo vamos a explicar detenidamente.
El sueño sigue siendo un fenómeno misterioso en muchos aspectos. Sabemos que el sueño es indispensable para la salud, aunque muchas conexiones entre sueño y salud se nos escapan. Un grupo de investigadores estadounidenses acaba de publicar en Nature una conexión que ha resultado ser tan inesperada como sorprendente.
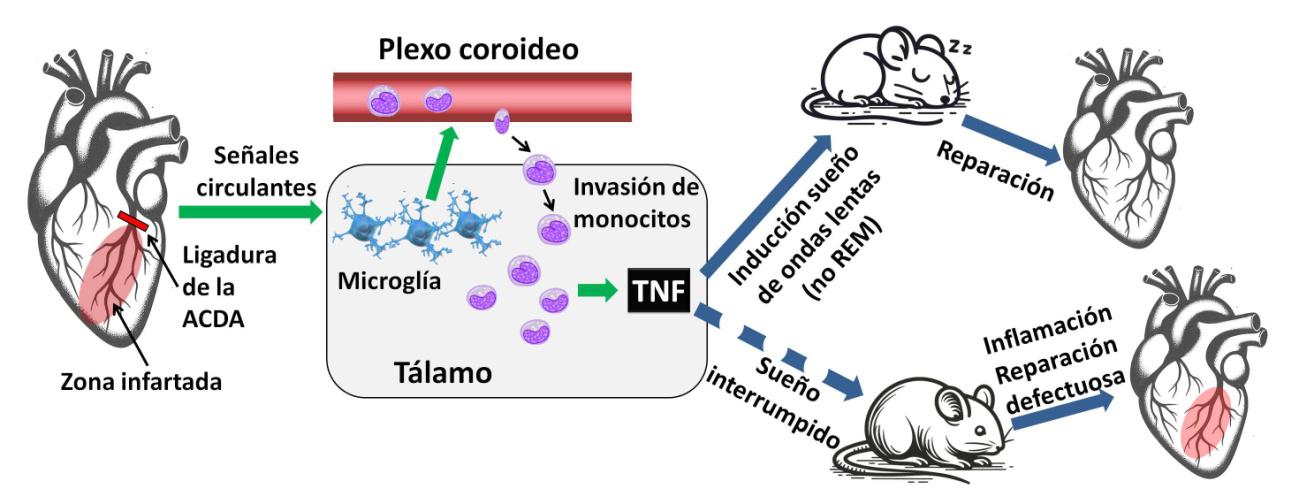
Es posible provocar un infarto de miocardio en los ratones ligando, con microcirugía, la arteria coronaria descendente anterior. Como control de los experimentos se utilizan ratones sometidos al mismo procedimiento de anestesia y toracotomía, pero sin ligar la arteria. Pues bien, los ratones con infarto de miocardio (en adelante ratones-IM) experimentan periodos más largos de sueño de ondas lentas, un tipo de sueño profundo diferente al sueño REM. Esta prolongación del sueño de ondas lentas se mantiene durante siete días tras el infarto.
¿Cómo se induce un mayor periodo de sueño de ondas lentas tras el infarto? La microglía1 de los ratones-IM envía señales que provocan el reclutamiento de monocitos, un tipo de células inmunitarias. Estos monocitos abandonan la circulación en el plexo coroideo e invaden una región del tálamo. La invasión puede ser también inducida inyectando en el líquido cefalorraquídeo de ratones sanos plasma de ratones-IM, lo que indica que se debe a factores circulantes. De hecho, si se inhiben farmacológica o genéticamente ciertos receptores de señales de los monocitos, estos no invaden el tálamo y desaparece el efecto del infarto sobre el sueño.
¿Qué sucede si se inyectan directamente monocitos en el líquido cefalorraquídeo de un ratón normal? Pues si estos proceden de un ratón-IM, se induce la prolongación del sueño de ondas lentas, pero esto no ocurre si los monocitos vienen de ratones control. Por tanto, los monocitos de ratones-IM hacen algo en el tálamo para inducir cambios en el sueño.
Comparando el transcriptoma (conjunto de genes expresados) de monocitos aislados del tálamo de ratones-IM con el de ratones control, se observó en los primeros un aumento en la secreción del factor de necrosis tumoral (TNF), una citoquina2 implicada en procesos de inflamación, entre otros muchos. Todo indicaba que TNF era el elemento inductor del sueño. El sueño de ondas lentas no se prolongaba en ratones-IM si se inyectaban anticuerpos anti-TNF en el líquido cefalorraquídeo. Tampoco si los monocitos procedían de ratones mutantes sin expresión de TNF, o si los ratones-IM carecían de receptores para el TNF.
Resumiendo hasta ahora, un infarto provoca la invasión de monocitos circulantes en el tálamo, estos producen TNF, provocando un aumento del sueño de ondas lentas. Ahora viene lo importante, ese aumento del sueño profundo ¿realmente contribuye a reparar el corazón?
Pues así es. Si se producían interrupciones en el sueño aumentaba la cantidad de troponina3 en sangre pasadas 1-3 semanas desde el infarto. También disminuía la función cardiaca. Me estoy refiriendo ahora solo a ratones hembras, que son los que se utilizaron principalmente en el experimento. Los ratones machos soportan peor la ligadura coronaria y sobreviven menos. Eso sí, la interrupción del sueño en ratones-IM machos resultaba fatal. El 68% de los que habían dormido sin problemas sobrevivían una semana después del infarto. En cambio, solo sobrevivió el 18% de los que habían visto su sueño interrumpido.
Sueño y reparación del corazón
El estudio aventura una hipótesis sobre la relación entre sueño y reparación cardiaca. Los ratones-IM con sueño interrumpido mostraban en sus corazones más células del sistema inmune que los controles. La idea es que el sueño de ondas lentas disminuye la actividad del sistema simpático sobre el corazón, una actividad que contribuye a mantener la inflamación cardiaca post-infarto perjudicando la capacidad reparadora.
Un punto crucial: ¿Este descubrimiento tiene alguna relación con lo que sucede en humanos? Los investigadores realizaron un estudio preliminar sobre 78 pacientes que se habían recuperado de un infarto. Los dividieron en dos grupos atendiendo a indicadores de la calidad del sueño. Dos años después del infarto, los que habían dormido bien tenían una mejor función cardiaca que los que tenían peor calidad de sueño. Estos últimos sufrieron una mayor mortalidad a lo largo de estos dos años y el doble de eventos cardiovasculares adversos que los pacientes “bien dormidos”. Aunque es imprescindible contar con más estudios, esto sugiere que dormir bien contribuye a la recuperación tras un infarto de miocardio.
Los resultados son sorprendentes y contraintuitivos, porque sugieren que un proceso inflamatorio cerebral (invasión de monocitos, secreción de TNF) induce sueño profundo, disminuyendo la inflamación cardiaca. Pero también son estimulantes, ya que proporcionan nuevas vías para el tratamiento del infarto de miocardio y subrayan la importancia de una correcta higiene del sueño en dicho tratamiento.
Referencias
Huynh, P., Hoffmann, J.D., Gerhardt, T., et al. (2024) Myocardial infarction augments sleep to limit cardiac inflammation and damage. Nature. doi: 10.1038/s41586-024-08100-w.
Notas:
1 Células del sistema inmune presentes en el cerebro.
2 Proteína señalizadora producida por células inmunitarias.
3 Un marcador circulante que indica la existencia de daño cardiaco
Sobre el autor: Ramón Muñoz-Chápuli Oriol es Catedrático de Biología Animal (jubilado) de la Universidad de Málaga
Ph. D Graciela G. Pérez Villaseñor
Mi diagnóstico es MINOCA (microinfarto no obstructivo de arteria coronaria) y en ocasiones mi sueño es mucho muy profundo, al grado que no puedo despertarme. Este artículo me permite argumentar que el sueño profundo no es una señal de alerta, sino de proceso favorable en mi condición.
Es un artículo que difunde algunas bases científicas sobre la actividad del TNF en células gliales y su papel en el proceso inflamatorio.