El pasado día 26 de marzo de 2015 se publicó en la revista Science, y fue recogido por la web de noticias científicas SINC, de la Fundación Española para la Ciencia y la Tecnología, la siguiente noticia: “Una vacuna usa por primera vez el virus completo y desactivado del ébola”. La noticia contaba como un equipo de científicos de EEUU y Japón había desarrollado una vacuna para el ébola, que por primera vez hacía uso del virus completo, pero desactivado, lo cual parece hacerla más segura que otras vacunas que se están desarrollando en la actualidad, y que además, se informaba de que dicha vacuna ya se había probado con éxito en macacos. Las otras vacunas experimentales, algunas que hacen uso solo de una parte del virus e incluso una que utiliza el virus vivo, se están testando ya con humanos, pero existe cierta preocupación por la seguridad de los pacientes.
Al leer esta noticia se me ocurrió que podíamos aprovechar la oportunidad para hablar de las estadísticas médicas, y más concretamente, de un caso muy conocido, la estadística de la vacuna de Salk para la poliomielitis realizada en 1954, y que ha sido uno de los mayores ensayos clínicos de la historia, el mayor hasta los años 80, en el que participaron más de un millón de niños. Este estudio clínico nos puede servir de ejemplo para ver qué cuestiones deben ser tenidas en cuenta a la hora de realizar una estadística médica para estudiar la efectividad de un medicamento o tratamiento, y que en muchas ocasiones, demasiadas, no se tienen.
![Marta Macho, nos recordaba el 28 de octubre de 2014 en ZTFNews [https://ztfnews.wordpress.com/2014/10/28/centenario-del-nacimiento-de-jonas-salk/], que ese día era el centenario del nacimiento del virólogo Jonas Edward Salk (1914-1995), y que google le había dedicado este doodle](https://culturacientifica.com/app/uploads/2015/04/imagen-2-640x205.jpg)
Dos ejemplos significativos de vacunas, en relación a los antígenos, serían la viruela y la gripe. En el caso de la viruela se utiliza un virus muy parecido, el virus vaccinia (estrechamente relacionado con el virus de la viruela bovina), que se inocula vivo en las personas, aunque en condiciones normales es incapaz de generar ninguna enfermedad seria, es muy leve y ni siquiera se muestran síntomas, pero lo importante es que provoca la generación de anticuerpos que las protege de la viruela. La vacuna de la viruela fue la primera en desarrollarse en 1796. El médico rural inglés Edward Jenner (1749-1823) observó que las recolectoras de leche solían padecer la “viruela de la vaca”, que es un tipo de viruela muy suave, pero después no cogían la viruela común. Aunque se sabe que ya en China, siglo X, y Sudamérica, siglo XVIII, se inoculaba con el pus de la viruela como método de prevención de este enfermedad. La vacuna de la viruela ha conseguido que esta enfermedad sea erradicada completamente del planeta.
En el caso del virus de la gripe, la vacuna es una solución del propio virus, pero neutralizado mediante un tratamiento de formaldehído. Cuando la vacuna es inoculada, los virus muertos, luego no pueden infectar a las personas vacunadas, mantienen aún una actividad antigénica que hace que se produzcan anticuerpos. La dificultad en este tipo de vacunas reside en encontrar la dosis de formaldehido suficiente para que el virus muera, pero no demasiada, para que mantenga la propiedad antigénica. Aunque esto es lo más común en el caso de la gripe, también se utilizan contra ella vacunas con virus vivos, aunque atenuados.
Una vacuna con el virus vivo tiene la ventaja de ser más efectiva, se reproduce en el individuo vacunado y genera una fuerte reacción como antígeno, que provoca un alto nivel de anticuerpos duraderos. Por otra parte, el riesgo de esta vacuna es mayor, el virus vivo, aunque esté atenuado, puede acabar generando la enfermedad que pretende combatir, y si estamos en el caso de un virus vivo similar al que nos interesa, este quizás pueda mutar y acabar provocando la enfermedad, o una similar, en el individuo.
La vacuna con un virus muerto es más segura porque es incapaz de producir la enfermedad en el individuo, sin embargo, puede fallar y no provocar la respuesta deseada de generación de anticuerpos.
Por estos, y otros motivos, como que cada virus es diferente a los demás, es necesaria una gran investigación médica, además de estudios estadísticos que nos permitan conocer cuál es la respuesta real de la vacuna cuando se inocula en humanos. Y para que estos estudios estadísticos sean eficaces tienen que estar bien hechos, desde un punto de vista científico.

Pero vayamos ya al caso que nos interesa en esta entrada del Cuaderno de Cultura Científica, el estudio estadístico realizado en los años 50 para evaluar la efectividad de la vacuna de Salk contra la poliomielitis.
La poliomielitis, también conocida como polio, es una enfermedad infecciosa, producida por el virus poliovirus, y que afecta al sistema nervioso. No es una enfermedad común, como pueda ser el caso de la gripe, pero afecta principalmente a los niños (con edades entre 4 y 14 años) y aunque en la mayoría de los casos es asintomática, cuando afecta al sistema nervioso suele tener consecuencias muy graves, puede producir la muerte, pero también parálisis, atrofia muscular, deformidades o problemas del sistema respiratorio, que pueden llevar a terminar con un pulmón artificial para poder vivir. Además, el comportamiento de la enfermedad, o del virus que la genera, es muy variable, algunos años su incidencia es mayor que otros, o afecta a unas zonas y a otras no, lo cual dificulta en gran medida su análisis.
El presidente norteamericano Franklin D. Roosevelt (1882-1945) había sufrido esta enfermedad cuando era un joven político, lo cual le ocasionó una parálisis. Fueron los esfuerzos de Roosevelt y su socio, el abogado Basil O’Connor, por combatir esta enfermedad los que dieron las condiciones necesarias para que fuera posible uno de los mayores estudios clínicos de la historia, el estudio estadístico de la vacuna de Salk contra la polio, con más de un millón de niños.


En los años 30, del siglo XX, se habían desarrollado algunas vacunas contra la polio, con diferentes antígenos, e incluso dos de ellas se empezaron a suministrar durante un tiempo. Sin embargo, las vacunas no resultaron efectivas, y al menos una de ellas fue la causante de algunos casos de parálisis, por lo que se dejaron de utilizar. Este fracaso pesó en el ánimo de los investigadores, que suspendieron su trabajo durante algunos años, hasta que en la década de los 40, se retomaron las investigaciones, desarrollando vacunas con virus vivos de cepas más inofensivas y también con virus neutralizados.
El virólogo Jonas Edward Salk (1914-1995) trabajó con el virus tratado con formaldehido, es decir, se eliminó su capacidad infecciosa al acabar con él, pero se mantenía su capacidad antigénica, que desencadenaba la creación de anticuerpos en el individuo vacunado. Después de un gran trabajo científico llegó la hora de evaluar su efectividad, y sus potenciales efectos adversos. Se probó primero con unos pocos niños, comprobándose que había sido efectiva con ellos. Sin embargo, esos casos no eran científicamente concluyentes, solo la hacían una buena candidata a ser considerada una vacuna contra la poliomielitis. Llegaba entonces el momento de analizar su efectividad real con un ensayo clínico a gran escala.
Antes de empezar con el ensayo clínico en sí mismo, merece la pena reflexionar un poco sobre qué tipo de ensayo se tenía que diseñar para obtener la mejor información posible. Una posibilidad podía ser realizar una vacunación de todos los niños (en este caso, de Estados Unidos) a través de las escuelas y ver cuál era el resultado de la misma, ver si de un año a otro había habido una variación significativa en el caso de casos. Este método de actuación, que se había llevado a cabo con otras vacunas, tenía varios problemas de tipo estadístico (además de alguna consideración médica).
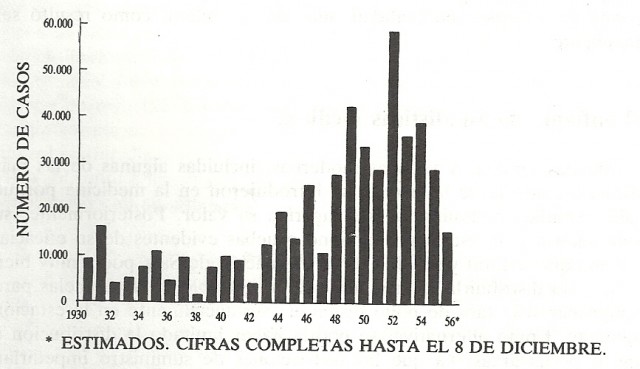
1) Variabilidad en el tiempo de la incidencia del virus. El virus era muy irregular y la incidencia de un año a otro variaba mucho, con lo cual esa disminución en el número de casos podía no ser fruto de la vacunación, sino de la irregularidad de la enfermedad. Así, si nos fijamos en la gráfica del número de casos de polio en EEUU desde 1930 hasta 1956, veremos que es muy variable. De hecho, entre el año 1931 y 1932 disminuyó enormemente el número de casos, lo cual habría generado, de haberse realizado la prueba en 1931, un falso éxito. Al igual que en los años 1935, 1937, 1944, 1946, 1949, 1952, 1954 y 1955.
2) Variabilidad geográfica de la incidencia del virus. Otra alternativa podría haber sido administrar la vacuna en uno, o varios, Estados y comparar los resultados con otro, y otros, Estados en los que no se hubiese suministrado la vacuna. Por desgracia, la enfermedad también tenía una gran variabilidad espacial, podía darse en un porcentaje alto en un Estado y no en el vecino, lo que hacía que esta posibilidad, de nuevo, no fuese válida. Por ejemplo, en 1956 mientras que en Chicago hubo una epidemia de polio, en Nueva York había una baja incidencia de esta enfermedad.
Por lo tanto, no era posible la vacunación de todos los niños de Estados Unidos, o solo de algunos de los Estados, para obtener conclusiones firmes sobre la eficacia de la vacuna, sino que había que realizar un estudio estadístico diseñado científicamente, con un grupo de niños vacunados, otro grupo de control y otras características importantes a tener en cuenta.
En cualquier caso, una primera pregunta que nos puede venir a la mente es si realmente era necesario involucrar a más de un millón de niños norteamericanos en este estudio, cuando en muchas ocasiones vemos estudios con un número relativamente bajo de personas involucradas en los mismos.
Por ejemplo, nos puede parecer que una muestra de 40.000 niños podría haber sido más que suficiente para extraer conclusiones interesantes sobre la efectividad de la vacuna de Salk. Veamos si es así. La incidencia de la poliomielitis en Estados Unidos en los años 50, del siglo XX, era de 50 casos por cada 100.000 personas. En un estudio estadístico con 40.000 individuos, de los cuales 20.000 personas en el grupo de control y 20.000 personas en el grupo de vacunados, esa tasa de incidencia (recordemos, 50 casos por cada 100.000 personas) quería decir que a priori habría del orden de 10 casos de polio en el grupo de control, por lo que si hubiese 5 casos solo de polio en el grupo de vacunados tendríamos una tasa de éxito del 50%. Pero una disminución en tan solo 5 personas puede deberse a causas aleatorias, y no a la vacuna, ya que como hemos comentado esta enfermedad era muy variable. En consecuencia, el resultado no sería para nada significativo.
Por otra parte, con 100.000 personas en el grupo de control y otras 100.000 personas en el grupo de los vacunados, la incidencia de la enfermedad en el grupo de control podría ser del orden de 50 casos (todo esto sin tener en cuenta el efecto placebo), lo que significaba que con 25 casos en el grupo de los vacunados se tendría un éxito, aparentemente, del 50%. Ya con estas cifras se obtienen resultados más convincentes. Sin embargo, la variabilidad temporal y espacial de la incidencia del virus, así como la necesidad de obtener conclusiones definitivas, hicieron necesaria la realización de un ensayo clínico a gran escala, en el que participaran muchísimas más personas, de hecho fueron más de un millón de niños involucrados, de todo Estados Unidos.

Finalmente, a la hora de diseñarse el estudio estadístico, se realizaron dos diseños distintos, que fueron empleados por diferentes departamentos de salud. Por una parte, la National Foundation for Infantile Paralysis (NFIP) diseñó un estudio en el que se pretendía vacunar a todos los niños de segundo curso (cuyos padres hubiesen dado permiso para vacunarlos), dejando a los niños de primer y tercer curso como grupos de control. Este método, que era más fácil de llevar a la práctica que el otro, un método de control aleatorio y de doble ciego que comentaremos después, tenía algunas pegas importantes.
La primera es que como la polio es una enfermedad contagiosa que se transmite por contacto, podía ocurrir que en un mismo centro hubiese más incidencia en un curso que en otro. Por otra parte, solo eran vacunados los niños de segundo curso de los cuales se tenía su permiso paterno, y esto podía ocasionar que en el grupo de vacunados hubiese ciertos sesgos familiares o sociales, por la decisión de qué grupos de padres se negaron a vacunar a sus hijos, mientras que en el grupo de control, primero y tercero, estaban todos. Por ejemplo, podría ocurrir que en el grupo de vacunados hubiese más niños de familias con rentas altas –como de hecho así ocurrió-, lo que provocaría que este grupo fuese más vulnerable a la polio (una característica de la polio es que suele afectar más a los grupos con mejores condiciones sanitarias, puesto que en los grupos, o países, más pobres, los niños entran en contacto con el virus desde recién nacidos, cuando están protegidos por las defensas transmitidas por la madre, y desarrollan entonces anticuerpos de una forma natural), que el grupo de control.
Otro problema es que no tenía en cuenta el efecto placebo, es decir, los niños que servían de control sabían que ellos no estaban siendo vacunados, como también ocurría con los vacunados. Además, había un problema añadido relacionado con el diagnóstico del médico. El diagnóstico de la polio es difícil. Los casos más complicados, como los que necesitan de un pulmón artificial, son fáciles de diagnosticar, mientras que la mayoría de los casos son menos evidentes. En consecuencia, que los médicos supieran que niños estaban vacunados, y cuáles no, podían condicionar su diagnóstico, influyendo en el resultado del estudio.
Muchos fueron los críticos con el estudio diseñado por la NFIP. Este era un estudio muy importante como para que hubiese tantas dudas sobre su resultado. Los críticos exigieron que este estudio fuese tratado como un experimento científico. Para empezar había que utilizar el método de control por placebo, es decir, a la mitad de los niños se les suministraba la vacuna y a la otra mitad se le suministraba un placebo (una inyección de sal disuelta en agua), y la elección de que niños estaban en un grupo y cuales en el otro, era un método completamente aleatorio.
Además, se puso mucho cuidado en que el control por placebo no fuera contaminado por los observadores, es decir, no solo los niños no sabían qué se les había suministrado, sino que tampoco lo sabían los padres y madres, ni el personal sanitario. El aspecto de la vacuna y el placebo era el mismo, y cada ampolla con el líquido que iba a ser inyectado en el niño solamente estaba identificada con un código, para que nadie pudiese sospechar que contenía la misma.
A estos experimentos, en los que ni el sujeto ni los que realizan el estudio conocen que sustancia se ha suministrado a cada individuo, se les llama de doble ciego. Los experimentos estadísticos médicos diseñados así son más complicados, y caros, de realizar, sin embargo, desde el punto de vista científico son más correctos, más fiables.

Las decisiones finales de diagnóstico de polio siguieron el siguiente proceso. Primero los médicos locales seleccionaban los individuos que aparentemente tenían la enfermedad, y después un grupo especial de personal sanitario estudiaba caso a caso calificándolo como no polio o dudoso (es decir, cuando se había hecho un mal diagnóstico inicial), y el que era definitivamente polio. Estos últimos se clasificaban como paralítico y no paralítico, y el primero de ambos, en mortal y no mortal. Y solo al final del proceso se miraba qué código tenía la persona, y a través del mismo se conocía si había recibido la vacuna o el placebo.
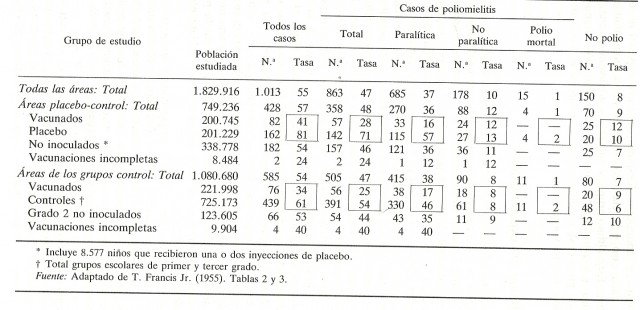
Los resultados del experimento, que resumimos en la siguiente tabla (que nos da la información tanto del estudio de la NFIP, como el realizado con el método de control aleatorio y doble ciego), mostraban que las proporciones de casos de polio en los grupos vacunados (28 y 25) eran mucho menores que en los grupos de control (71 y 54), por lo que el estudio demostraba la efectividad de la vacuna de Salk contra la polio.

La tabla con mayor detalle del estudio de la vacuna de Salk es la siguiente.

En 1964 se autorizó otra vacuna contra la polio, del virólogo polaco nacionalizado estadounidense Albert Bruce Sabin (1906-1993), que se suministraba por vía oral, y que sustituyó en gran medida a la vacuna de Salk. Pero esa es otra historia.
Desde que en 1988 la Organización Mundial de la Salud lanzara una campaña para erradicar la poliomielitis, se ha conseguido reducir en un 99% el número de casos de polio. En 1994 el continente americano fue declarado libre de polio, en 2000 la región del pacífico occidental, incluida China, en el 2002 Europa, y así se ha erradicado de muchos lugares, aunque aún hay países donde permanece, como Pakistán, Afganistán, Iraq, Siria, Nigeria, Guinea Ecuatorial, Camerún y Etiopía.

Bibliografía
1.- Agencia de noticias SINC, Una vacuna usa por primera vez el virus completo y desactivado del ébola, 26 de marzo de 2015.
2.- VV. AA., La estadística, una guía de lo desconocido, Alianza editorial, 1992. Artículo: “El mayor experimento de la historia en el campo de la sanidad pública: la gran prueba de la vacuna de Salk contra la poliomielitis (1954)”, de Paul Meier.
3.- D. Freedman, R. Pisani, R. Purves y A. Adhikari, Estadística, Antonio Bosch, 1993.
4.- Wikipedia, Poliomielitis
Sobre el autor: Raúl Ibáñez es profesor del Departamento de Matemáticas de la UPV/EHU y colaborador de la Cátedra de Cultura Científica
