Historias de la malaria: El mosquito

Ahora lo sabemos y, entonces, hace más de un siglo, se sospechaba. Hasta Laveran mencionó, casi como una curiosidad, en sus escritos, que malaria y mosquitos coincidían a menudo. Conocemos ya las fiebres y lo que las alivia, aunque no cura del todo, la quinina. Y se ha descubierto el parásito que las provoca: especies del protozoo Plasmodium según los estudios de Laveran y otros. El protozoo está en la sangre de los enfermos, sobre todo en sus glóbulos rojos. Pero, en aquellos años, se desconocía por completo cómo el Plasmodium pasaba de persona a persona y contagiaba la enfermedad.
Como escribe Wilhelm von Drigalski, el enfermo no contagiaba nunca a nadie con sus esputos, ni por contacto, ni al besar o con sus deposiciones, ni al frotar la piel de otra persona. Se sospechó del aire y del agua. Nadie pensó en los mosquitos, aunque algunos, como Laveran, lo sospechaban pero no se atrevían a plantearlo como hipótesis de trabajo. François Pagès definió la malaria como enfermedad “cerrada”, pues, de alguna manera, el parásito quedaba encerrado en el cuerpo del enfermo.
El primero que estudió la transmisión de enfermedades por picaduras de insectos fue Patrick Manson en China. Demostró que la filaria, el nematodo causante de la filariasis, se contagiaba por mosquitos, todo ello después de numerosas, difíciles y tediosas disecciones de mosquitos en busca del parásito. Publicó sus resultados en 1877 y 1878. Unos años más tarde, en 1893, y en Estados Unidos, Theobald Smith demostró que la fiebre de Texas del ganado se transmitía por picaduras de garrapatas.
En esos años, Patrick Manson convenció al médico militar inglés Ronald Ross de que el plasmodio descubierto por Laveran como causante de la malaria estaba confirmado. Le enseñó a encontrar el protozoo, a través del microscopio, en sangre fresca de enfermos. Ross, destinado en la India, un subcontinente maltratado por la malaria y, sobre todo, lo más importante para Manson, Ross y sus mandos en el ejército, la enfermedad afectaba a los soldados ingleses y a los miembros de la administración colonial. Ross comenzó a diseccionar, como había hecho Manson con la filariasis, mosquitos que habían picado a enfermos de malaria. El cuerpo de esos mosquitos, que Ross diseccionaba al microscopio, medía 6-7 milímetros de longitud y 2 milímetros de anchura, y buscaba en ellos un protozoo de 0.001-0.01 milímetros de diámetro.

En 1897 localizó los gránulos de pigmento negro típicos de la malaria en el estómago de un mosquito del género Anopheles. Fue el 20 de agosto cuando Ross encontró el protozoo en el estómago de la hembra del mosquito. Desde entonces, cada 20 de agosto se celebra el Día del Mosquito. Constató que, del estómago, los protozoos desaparecían en unas horas y, finalmente, los localizó en las glándulas salivares el 4 de julio de 1898. Solo las hembras pican y tienen glándulas salivares con anticoagulantes; los machos comen frutas y tienen glándulas salivares totalmente distintas. Así entendió cómo los mosquitos transmitían la malaria con la picadura.
El mismo año, 1897, demostró que los mosquitos del género Culex transmitían el Plasmodium en aves. Ross describió el ciclo vital del protozoo y telegrafió el descubrimiento a Manson en 1898 que, a su vez, lo comunicó a la British Medical Association en Edimburgo. También contactó con Laveran para explicarle su hallazgo.
Una de las dificultades que encontró Ross en su trabajo fue que entonces no se sabía que solo especies del género Anopheles transmitían la malaria. Además, desconocía por completo la taxonomía de los mosquitos y solo los distinguía con descripciones muy breves e imprecisas. Y, también, la región de la India donde investigó la intervención de los mosquitos en la malaria tenía pocas especies de Anopheles y la mayoría de ellos eran de los géneros Culex y Aedes.

La escuela italiana de estudio de la malaria, con el trabajo de Gian Battista Grassi, Amico Bignami y Giuseppe Bastianelli, demostró el ciclo vital del Plasmodium en las especies de mosquito del género Anopheles que transmiten la malaria humana. Grassi planteó que no todos los mosquitos transmitían la malaria y que uno de ellos sería el vector específico. Como era zoólogo, organizó la búsqueda de evidencias sobre ese vector desde su experiencia profesional: recorrió el país muestreando mosquitos en las zonas endémicas con malaria y en las regiones que no padecían la enfermedad. Para Grassi, las herramientas del zoólogo para resolver el enigma del vector de la malaria eran los habituales: la sistemática del grupo, es decir, de los mosquitos; y la distribución geográfica de las especies implicadas, o sea, del protozoo, de los enfermos de malaria y, por supuesto, de los mosquitos.
Después del estudio de los ejemplares recogidos y clasificados y de su relación con la malaria, concluyó que la especie que aparecía en todas las áreas con malaria era el Anopheles claviger. Recurrió a dos médicos del Hospital Santo Spirito de Roma, los doctores Bignami y Bastianelli, para probar su hipótesis.
El 28 de junio de 1898, soltaron sus Anopheles sobre algunos enfermos internados en el hospital y, uno de ellos contrajo la malaria, que curaron con quinina. Por tanto, Anopheles claviger puede contagiar la malaria. La comunicación de este experimento a la Academia del Lincei termina con la descripción del ciclo del Plasmodium en el cuerpo del Anopheles.
La contraprueba que propuso Grassi era para demostrar que, evitando las picaduras del Anopheles, no se enfermaba de malaria. Eligió Capaccio, en la provincia de Salerno, una zona con una peligrosa malaria endémica. Los voluntarios eran trabajadores del ferrocarril que vivían en diferentes estaciones con sus familias. La prueba se organizó para los meses entre junio y octubre, la época del año con más malaria.
Aisló con rejillas metálicas las casas y habitaciones donde dormían 112 trabajadores y sus familias, incluido el propio Grassi, para impedir que llegaran los mosquitos hasta ellos. Otros 415 trabajadores, que serían el control, siguieron con su conducta normal y sin aislamiento. Entre los voluntarios aislados, solo hubo cinco casos de malaria, además leve y, quizá, más bien recaídas de fiebres anteriores. Los 415 trabajadores sin aislamiento enfermaron.
Grassi culminó su investigación con su lema de que hay mosquitos sin paludismo, pero no hay paludismo sin mosquitos.
La prueba más contundente la presentaron Ross y Manson. Uno grupo de mosquitos Anopheles criados en el laboratorio picaron a un enfermo de malaria en Italia. Ross envió los mosquitos a Londres, dirigidos a Manson. Cuando recibió los mosquitos, expuso a su hijo a las picaduras. Así se contagió con la malaria, la alivió con quinina e, incluso, tuvo hasta tres recaídas. En 1902, Ronald Ross recibió el Premio Nobel.
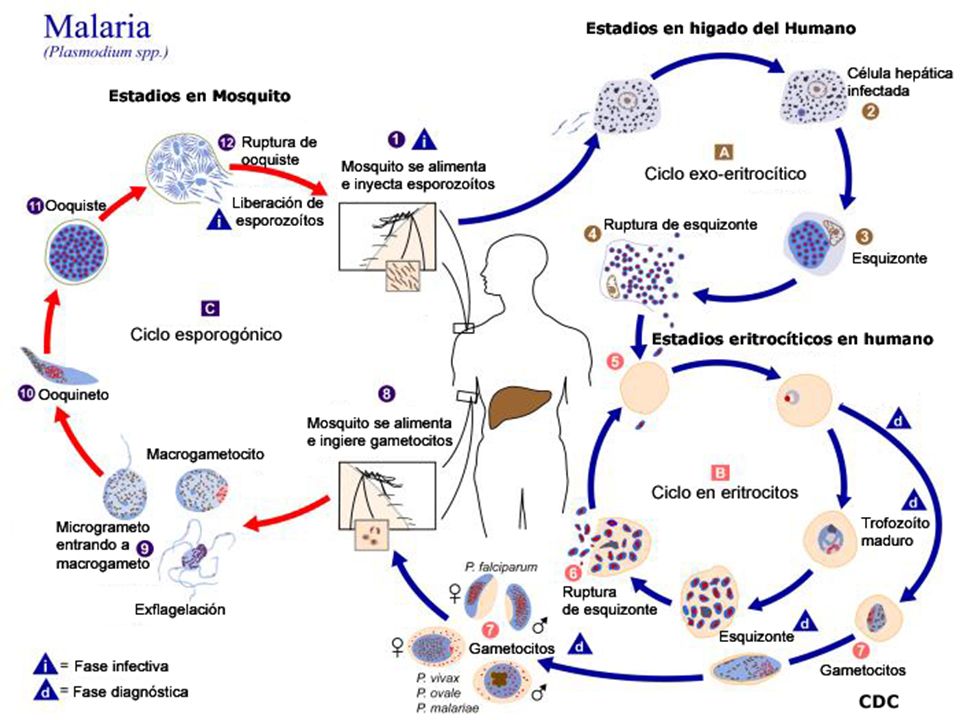
En el ciclo vital del Plasmodium hay dos etapas esenciales y consecutivas. En primer lugar, el mosquito debe picar al enfermo de malaria cuando su sangre está cargada de gametocitos, por tanto, cuando el protozoo se ha multiplicado en los glóbulos rojos, los ha destruido y se ha liberado a la sangre. Es, entonces, cuando el acceso de fiebre ataca al enfermo. Y, en segundo lugar, el mosquito infectado debe picar a otra persona en algo más de 10 días, como mucho 13 días, que es el tiempo máximo que el Plasmodium permanece vivo en el cuerpo del mosquito.
Por otra parte, el enfermo de malaria tiene ciclos de fiebre, o de tener la sangre llena de gametocitos, cada 24 horas, y los mosquitos Anopheles pican de noche. Deben coincidir fiebre y noche, y se consigue con los ciclos de fiebre de 24 horas. Así el mosquito pica, se alimenta de la sangre del enfermo, culmina el ciclo vital del protozoo y, con nuevas picaduras, extiende la enfermedad.
Hay censadas 465 especies del género Anopheles y más de 50 todavía sin catalogar. De ellas, unas 70 pueden transmitir la malaria en la especie humana, y 41 de ellas con gran eficacia. Son las consideradas un problema de salud pública y se intentan controlar. Con datos de 2008 y 2009 se ha elaborado una mapa global de estas especies de Anopheles. Sin entrar en detalles, hay que destacar que ninguna de ellas tiene una distribución planetaria y que cada continente, subcontinente e, incluso, regiones geográficas menores, tienen unas especies concretas. Por ejemplo, en la Península Ibérica destaca Anopheles atroparvus, con A. labranchiae en la costa mediterránea. Son las especies que destacan pero hay más, casi siempre con una distribución más localizada o fragmentada. De hecho, en la Península hay citadas 15 especies, aunque su taxonomía está todavía en discusión.
Ahora Mathieu Nacher, de la Facultad de Medicina de Cayena, en la Guayana Francesa, se pregunta si los síntomas que la fiebre provoca en el enfermo atraen a los mosquitos a picar. La fiebre atrae al mosquito con el aumento de la temperatura de la piel, la secreción de lactato que provoca la temperatura y los temblores, la producción de dióxido de carbono con la hiperventilación del enfermo, la sudoración, además del cansancio y agotamiento del enfermo que impide la conducta instintiva de espantar a los mosquitos cuando se les oye su característico zumbido. Como ejemplo sirve que el aumento de dióxido de carbono en la respiración llega al mosquito hasta unos 20 metros, y atrae al doble de ejemplares de Anopheles gambiae si, a la vez, le llega el olor del cuerpo humano. Y la fiebre, la mayor temperatura de la piel y la secreción de sudor aumentan el flujo de sangre en la superficie del cuerpo y, así, hay más sangre para los mosquitos en sus picaduras.
Desde siempre, y es un saber popular, los mosquitos pican más a unas personas que a otras. Ignoramos cuál es la causa de estas preferencias. R.H Wright sugirió que era una combinación de humedad y temperatura adecuadas en la piel. Es la mayor temperatura y una gran humedad lo que atrae al mosquito y, de nuevo, es lo típico de una persona con fiebre. Y, de nuevo según Wright, hay algo más pues los mosquitos distinguen un cilindro metálico y el brazo de una persona aunque ambos tengan igual temperatura y humedad.
Un trabajo interesante para conocer esta característica de la piel que atrae al mosquito es el de Bart Knols, del Centro Internacional de Fisiología y Ecología de Insectos de Nairobi, en Kenia. Primero observa que, a una persona tumbada, durmiendo, con temperatura tropical, los mosquitos pican la piel que tiene al descubierto, sobre todo el rostro, pero si está sentada pican los pies y piernas. Knols conoce el famoso queso Limburger, originario de Bélgica, y nos recuerda que este queso huele parecido a los pies de algunas personas. Se pregunta si las bacterias de la piel tienen algo que ver. Es más, detecta que a los mosquitos les va este queso.
Cuando analiza las bacterias de los pies encuentra una especie Brevibacterium epidermis, que crece entre los dedos de los pies. Y, en el queso, encuentra la Brevibacterium linis, distinta especie, el mismo género y, por lo que sabemos, el mismo hedor. Así que pies y queso Limburger atraen por igual a los mosquitos. Por esta interesante investigación, Bart Knols recibió el Premio IgNobel de 2006.
Referencias:
Capanna, E. 2006. Grassi versus Ross: who solved the middle of malaria? International Microbiology 9: 69-74.
Coleman-Jones, E. 1999. Ronald Ross and the great malaria problem: historical reference in the biological sciences. Journal of Biological Education 33: 181-184.
Constantini, C. et al. 1996. Mosquito responses to carbon dioxide in a West African Sudan Savannah village. Medical and Veterinary Entomology 10: 220-227.
Dekker, T. et al. 1998. Selection of biting sites on a human host by Anopheles gambia s.s., An. arabiensis and An. quadriannulatus. Entomologia Experimentalis et Applicata 87: 295-300.
Dworking, J. & S.Y. Tan. 2011. Ronald Ross (1857-1932): Discoverer of malaria’s life cycle. Singapore Medical Journal 52: 466-467.
Earle, D.P. 1979. A history of malaria and its ironies. Transactions of the American Clinical and Climatological Association 90: 1-26.
Eldridge, B.F. 1992. Patrick Manson and the discovery age of vector biology. Journal of the American Mosquito Control Association 8: 215-220.
Enserink, M. 2002. What mosquito want: secrets of host attraction. Science 298: 90-92.
Knols, B.G.J. 1996. On human odour, malaria mosquitoes, and Limburger cheese. Lancet 348: 1322.
Laverdant, C. 2007. Le context scientifique contemporain de la découverte de Laveran. Bulletin de l’Academie nationale de medicine 191: 1227-1234.
Ledermann, W. & G. Valle. 2009. Ética e investigación en la historia de la malaria. Revista Chilena de Infectología 26: 466-471.
Martín Sierra, F. 1998. El papel de la sanidad militar en el descubrimiento del mosquito como agente transmisor del paludismo y de la fiebre amarilla. Sanidad Militar 54: 286-296.
Nacher, M. 2004. Charming the mosquito: do malaria symptons increase the attractiveness o the hosto for the vector? Medical Hypotheses doi: 10.1016/j.mehy.2004.08.030
Pagés, F. 1953. Le paludisme. Presses Universitaires de France. Paris. 113 pp.
Sinka, M.E. et al. 2012. A global map of dominant malaria vectors. Parasites & Vectors 5: 69.
Snowden, F.M. 2006. The conquest of malaria. Italy, 1900-1962. Yale University Press. New Haven and London.
Takken, W. & B.G.J. Knols. 1999. Odor-mediated behavior of Afrotropical malaria mosquitoes. Annual Review of E ntomology 44: 131-157.
Villanueva-Meyer, M. 2015. Ronald Ross (1857-1932): Descubridor de la causa de la malaria y pionero en enfermedades tropicales. Galenus 52: 56-57.
von Drigalski, W. 1954. Hombres contra microbios. La victoria de la Humanidad sobre las grandes epidemias. Ed. Labor. Barcelona. 368 pp.
White, G.B. 1983. Malaria vector ecology and genetics. British Medical Bulletin 38: 207-212.
Wright, R.H. 1975. Why mosquito repellents repell. Scientific American July: 104-111.
Yoeli, M. 1973. Sir Ronald Ross and the evolution of malaria research. Bulletin of the New York Academy of Medicine 49: 722-735.
Sobre el autor: Eduardo Angulo es doctor en biología, profesor de biología celular de la UPV/EHU retirado y divulgador científico. Ha publicado varios libros y es autor de La biología estupenda.

Historia y peligros del cultivo de arroz — Cuaderno de Cultura Científica
[…] No hay que olvidar que el cultivo del arroz es complicado y peligroso ya que se necesita mucha agua y los lodazales de siembra son lugares idóneos para la cría de mosquitos Anopheles, puesto que sus huevos y el crecimiento de la larva y pupa se desarrolla en un medio acuático. En su etapa adulta, mediante sus picaduras, transmiten enfermedades como el paludismo o malaria. […]
Historia y peligros del cultivo de arroz – Fluceando
[…] No hay que olvidar que el cultivo del arroz es complicado y peligroso ya que se necesita mucha agua y los lodazales de siembra son lugares idóneos para la cría de mosquitos Anopheles, puesto que sus huevos y el crecimiento de la larva y pupa se desarrolla en un medio acuático. En su etapa adulta, mediante sus picaduras, transmiten enfermedades como el paludismo o malaria. […]
¿Quiere controlar la malaria? Proteja a las ranas
[…] provocada por protozoos parásitos del género Plasmodium, y es transmitida a los seres humanos por mosquitos del género Anopheles. Se da la afortunada circunstancia de que los anfibios comen mosquitos, por lo que la reducción de […]