Puedes presumir de tener la mejor piel del mundo.

Sintetizamos piel con fines médicos y para testar productos cosméticos y farmacológicos. Hasta el siglo XX los injertos se realizaban exclusivamente con piel del propio paciente (autoinjertos) o piel de donantes (aloinjertos). El testado de productos se hacía sólo in vitro o con voluntarios. En los años 80 comenzamos a dar los primeros pasos en la síntesis de piel artificial. Hoy en día tenemos impresoras 3D capaces de fabricar piel humana.
-
Cómo es la piel
La piel es el órgano más extenso del cuerpo. Está formada por tres capas: epidermis, dermis e hipodermis. La parte más superficial de la epidermis es el estrato córneo, formado por unas células denominadas corneocitos. Estas células son el resultado de la transformación de células vivas en células estructurales. Este proceso de transformación se denomina queratinización, ya que los orgánulos de estas células se disuelven y su interior queda lleno de queratina.
La epidermis está compuesta por diferentes queratinocitos. No contiene ningún vaso sanguíneo, así que consigue oxígeno y nutrientes de las capas más profundas de la piel. En la parte inferior de la epidermis existe una membrana muy fina, llamada lamina basal, cuyo componente más importante es el colágeno.
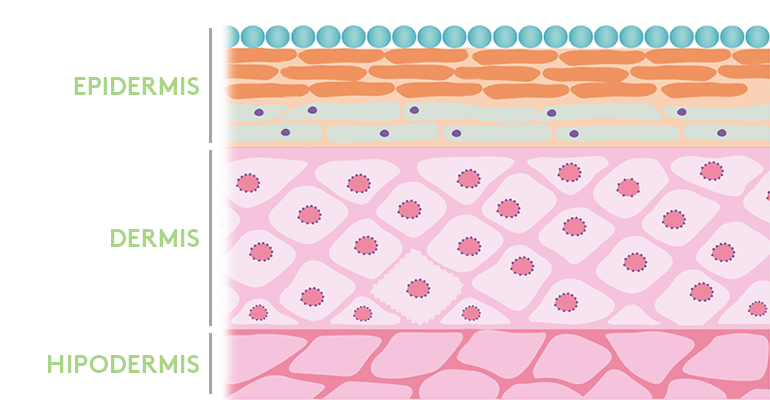
Por debajo está la dermis, compuesta principalmente de fibroblastos. Esta capa contiene vasos sanguíneos, nervios, raíces de pelo y glándulas sebáceas. Debajo de la dermis se extiende una capa grasa llamada hipodermis que se adhiere firmemente a la dermis mediante fibras de colágeno.
-
Las primeras pieles sintéticas
La primera piel sintética fue inventada por John F. Burke, jefe de Traumatología del Hospital General de Massachusetts, e Ioannis V. Yannas, profesor de química en el Massachusetts Institute of Technology (MIT) [1]. Burke había tratado a muchas víctimas de quemaduras y se dio cuenta de la necesidad de un reemplazo de piel humana. Yannas había estado estudiando el colágeno. En la década de los 70 lograron sintetizar un biopolímero poroso utilizando fibras de colágeno y azúcares, dando como resultado algo similar a la piel. Este material, colocado sobre heridas, estimulaba la regeneración.
Burke y Yannas crearon la primera piel artificial usando polímeros de cartílago de tiburón y colágeno de piel de vaca dispuestos en una fina membrana. Esta se protege superficialmente con una capa de silicona que se comporta como una epidermis humana, permitiendo la eliminación de desechos y la permeabilidad farmacológica. A medida que la piel se iba regenerando, la piel artificial se iba absorbiendo por el cuerpo. En 1979 emplearon este material por primera vez con una paciente humana, víctima de grandes quemaduras. No sufrió rechazo, ni infecciones, y su piel se regeneró en tiempo récord [1].
A partir de los hallazgos de Burke y Yannas se desarrollaron nuevas tecnologías que utilizaban cartílago, colágeno y silicona como andamiaje y protección. Así, en 1981 se creó la piel ‘Integra’ [2] o el llamado ‘Graftskin’ [1], un equivalente de piel viva hecho de colágeno bovino sobre el que se siembran células dérmicas del propio paciente.
-
La piel sintética de ahora
Actualmente, la síntesis de piel in vitro (en laboratorio) se basa en generar las dos capas, dermis y epidermis de forma manual. Primero se reconstruye la dermis a partir de colágeno, glicosaminas y fibroblastos; al mismo tiempo se aíslan queratinocitos de la epidermis del propio paciente y se multiplican por medio de técnicas de cultivo específicas, haciéndolas crecer sobre la dermis reconstruida. Este tipo de piel sintética se llama equivalente dermo-epidérmico bicapa[3][4].
La piel sintética también se utiliza para investigación dermatológica. Por ejemplo, el testado de productos cosméticos y fármacos tópicos se hace in vitro, con voluntarios o utilizando piel artificial. Ningún cosmético comercializado en la Unión Europea se testa en animales [5], por lo que la piel sintética ha resultado ser un gran aliado.
La mayor productora de piel por el método manual está en Lyon [6]. La técnica se basa en utilizar piel que proviene de tejidos donados principalmente por pacientes de cirugía plástica, trocear ese tejido hasta liberar las células, alimentarlas con una dieta especial patentada y hacerlas crecer en un entorno que imita el cuerpo humano. Cada muestra mide un centímetro cuadrado de ancho y hasta un milímetro de espesor, y tarda aproximadamente una semana en formarse.

De las más de 100.000 muestras de piel (de nueve variedades de todas las edades y razas) que la empresa produce anualmente, la mitad se utiliza para ensayar cosméticos de la empresa propietaria y la otra mitad se vende a las compañías farmacéuticas y a competidores. Actualmente estos laboratorios ya producen alrededor de cinco metros cuadrados de piel al año.
-
La piel sintética de mañana
En 2015 se hizo pública la primera alianza entre una empresa de cosmética y una empresa especializada en la impresión 3D de tejidos [7]. La intención era llegar a producir más muestras de piel artificial en menos tiempo.
En 2016 la idea de imprimir piel se hizo realidad. La impresión de piel se hace con impresoras 3D, las mismas que imprimen objetos tridimensionales utilizando plástico. En el caso de la impresión 3D de piel, en lugar de plástico los cartuchos contienen “biotintas”, una mezcla de células y otras sustancias que sirven de andamios y que controlan el correcto desarrollo. Un ordenador es el que da las órdenes a la impresora para que ésta coloque la mezcla en placas donde se va produciendo la piel, que luego se introduce en una incubadora a una temperatura controlada [8].
El principal obstáculo con el que se encontraron fue escoger los andamios donde la impresora iría colocando las células[9]. En la Universidad Carlos III de Madrid y el CIEMAT, en una investigación liderada por Nieves Cubo, utilizaron plasma sanguíneo como andamio, y fibroblastos humanos y queratinocitos que se obtuvieron a partir de biopsias de piel. Han sido capaces de generar 100 cm2 de piel en menos de 35 minutos. Esta piel impresa se analizó tanto in vitro como en trasplante (in vivo) obteniéndose una piel regenerada muy similar a la piel humana e indistinguible de la piel generada por el método manual de cultivo, el equivalente dermo-epidérmico bicapa.

La impresora puede producir piel autóloga, es decir, creada a partir de células del propio paciente, necesaria para usos terapéuticos; o alogénica, que se fabrica a partir de bancos de células o donantes y que es la más indicada para testar fármacos o cosméticos.
Es una forma automatizada, rápida y de menor coste que la técnica manual, pero todavía tiene sus limitaciones. La piel que crea la bioimpresora no permite, de momento, la reproducción de las glándulas sebáceas presentes en la piel, los folículos pilosos o los melanocitos que la dotan de color.
Actualmente, el desarrollo se encuentra en fase de aprobación por distintas entidades regulatorias europeas, con el fin de garantizar que la piel producida sea apta para su utilización en trasplantes. Se prevé que a finales de 2017 la AEMPS permitirá su uso terapéutico [10].
-
Conclusiones
En los años 70 empezamos a regenerar piel a partir de polímeros de cartílago de tiburón y colágeno de piel de vaca. Más adelante le añadimos membranas de silicona porosa. Y comenzamos a cultivar piel en el laboratorio, a partir de células humanas.
Todavía seguimos cultivando piel. Es un método eficaz, pero es lento y costoso.
Ahora sabemos imprimir piel en minutos. Una piel simplificada, sin folículos ni glándulas, más blanca y aséptica. Más perfecta o más imperfecta, según se mire.
– ¿Te gusta lo que ves?
– ¿Qué quieres decir?
– ¿Hay algo que quieras mejorar?
– No. No quiero mejorar nada.
– ¿Entonces puedo darme por terminada?
– Sí. Y puedes presumir de tener la mejor piel del mundo.
– ¿Y ahora qué?
– Ahora voy a encenderme esta bolita de opio y me la voy a fumar.
*Conversación de Vera (Elena Anaya) y Robert (Antonio Banderas) en La piel que habito de Pedro Almodóvar.
Fuentes
[1] Medical Discoveries. Artificial Skin.
[2] Skin Grafts, by Dave Roos.
[3] Producción de equivalentes dermo-epidérmicos autólogos para el tratamiento de grandes quemados y cicatrices queloideas. Miguel Concha, Alejandra Vidal, Christian Salem Z. Cuad. Cir. 2002; 16: 41-47
[4] Artificial skin. Esp. Hans C. Ramos López, MSc. Antonio Gan Acosta, MSc. Jorge L. Díaz. Revista Colombiana de Tecnologías de Avanzada. Vol 2, número 8, 2006.
[5] Los cuatro casos que nos han hecho dudar de la seguridad de los cosméticos. Deborah García Bello. Dimetilsulfuro, 2016.
[6] L’Oréal se alía con Organovo para imprimir piel humana en 3D. Agencia Sinc, 2015.
[7] L’Oreal empezará a imprimir la piel donde probar sus cosméticos. Javier Penalva. Xataka, 2015.
[8] 3D bioprinting of functional human skin: production and in vivo analysis Cubo, Nieves Institute of Physics Biofabrication (2016), vol. 9, issue 1 (015006), pp. 1-12 Cubo, Nieves; García, Marta; Cañizo, Juan F. del; Velasco, Diego; Jorcano, José L., 2016.
[9] Imprimiendo piel humana. TEDxMadrid. Nieves Cubo.
[10] Vall d’Hebron podría aplicar la bioimpresión de piel sintética 3D a principios de año. Teresa Pérez. El Periódico, 2017.
Imagen de portada: Fotograma de La piel que habito de Pedro Almodóvar.
Sobre la autora: Déborah García Bello es química y divulgadora científica

Debate científico en la optativa de Cultura Científica”¿Modificamos nuestro ADN? | BIOLOGIAALVUELO
[…] https://culturacientifica.com/2017/10/05/puedes-presumir-la-mejor-piel-del-mundo/?platform=hootsuite […]
Los cosméticos no se testan en animales — Cuaderno de Cultura Científica
[…] y modelos disponibles, que permiten ensayar sustancias individualmente y productos acabados: pieles sintéticas, cultivos de células humanas, sistemas bacterianos, membranas que son similares a la conjuntiva […]
Puedes presumir de tener la mejor piel del mundo. – Deborah
[…] Seguir leyendo en #Fronteras en el Cuaderno de Cultura Científica >> […]
La piel es un órgano — Cuaderno de Cultura Científica
[…] Puedes presumir de tener la mejor piel del mundo […]